Питание при панкреатите
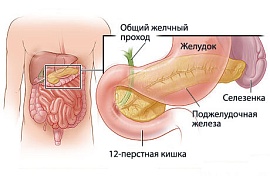
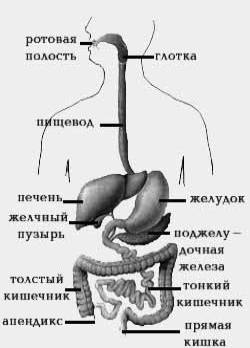
Панкреатит в острой или хронической форме может возникнуть вследствие нарушения работы печени и желчных путей, нарушения режима питания, длительных перерывов между приемами пищи и т. д. Также, панкреатит может развиться как осложнение после язвенной болезни двенадцатиперстной кишки.
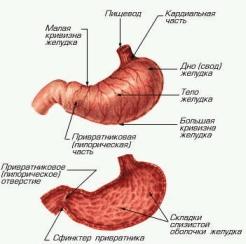
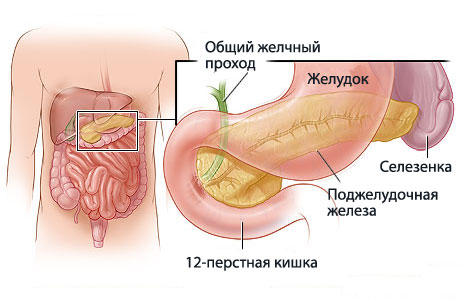
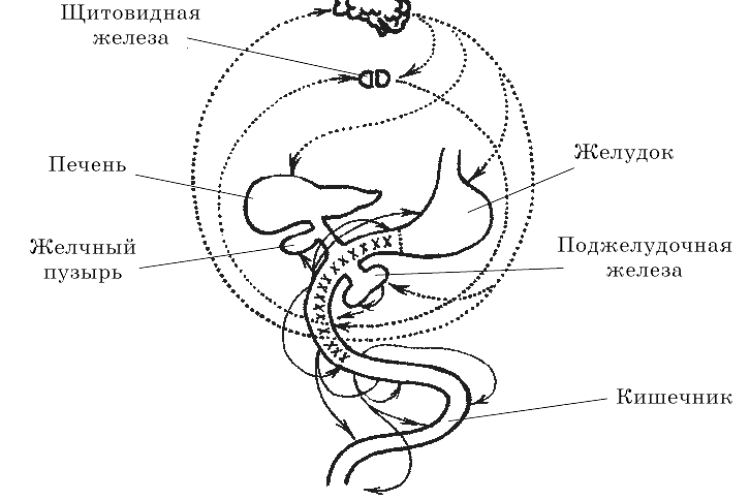
В результате застойных явлений в поджелудочной железе (закупорка протоков железы), ферменты железЫ не поступают в двенадцатиперстную кишку и, активизируясь в самой поджелудочной железе, провоцируют ее воспаление.
Этот диагноз ставится после проведенного ультразвукового обследования органов брюшной полости, во время которого специалист по УЗИ обнаруживает небольшое утолщение какого-либо участка поджелудочной железы, что и является признаком её воспаления.
Часто, панкреатит сопровождается сильными периодическими болями в животе опоясывающего характера, которые могут локализоваться в околопупочной области (в начале заболевания) и распространяться на спину. Боль в подложечной области рта после еды, также свидетельствует о проблеме с поджелудочной. Боль обычно возникает в левом подреберье или в центре, может быть как острой, так и тупой. После приема пищи боль часто усиливается. Другими симптомами этой болезни являются тошнота, рвота, повышение температуры, понос и т. д.
Индивидуальное лечение при панкреатите обычно назначает врач, общее сводится к обеспечению больному полного покоя, полному воздержанию на какое-то время от приема пищи (минимум на сутки). Уменьшению болей также способствует специальная лечебная диета.
При лечении панкреатита следует обратить внимание на следующие принципы питания:
• питание должно быть частым — примерно через каждые 3-4 ч;
• питание не должно быть обильным;
• для исключения механического раздражения слизистой желудка продукты должны употребляться в перетертом и теплом виде;
• необходимо увеличить употребление продуктов, содержащих белки (рыбы, мяса, творога), до 140-160 г;
• нужно сократить употребление продуктов, содержащих углеводы (сахар, мед), до 300-350 г;
• необходимо сократить употребление продуктов, содержащих жиры, до 70~80 г;
• в диету не должны входить продукты, обладающие повышенным сокогонным действием (капустный отвар, рыбный и мясной бульоны);
• при возникновении сильных болей необходимо следовать лечебному голоданию, но не более 1-2 дней.
Продукты, которые можно употреблять при лечении панкреатита:
• хлеб и хлебобулочные изделия (хлеб пшеничный I и II сорта, подсушенный, сухари);
• супы (овощные, куриные, крупяные, вермишелевые);
• блюда из нежирных сортов мяса (курица, говядина, телятина) — котлеты, суфле, фрикадельки, рулеты, пюре);
• рыбные блюда (рыба нежирных сортов отварная, паровая, куском);
• яйца (омлет);
• молоко и молочные продукты (творог, молоко, кефир, сыр);
• жиры (масло сливочное несоленое, оливковое, рафинированное подсолнечное);
• овощные блюда (из моркови, картофеля, тыквы, свеклы, кабачков — пюре, отварные);
• крупы и макаронные изделия (макароны, вермишель, овсяная, манная, гречневая, перловая крупы, рис — отварные, каши);
• фрукты (несладкие, печеные яблоки, груши);
• сладкие блюда (компоты, желе, кисели);
• напитки (слабый чай, отвар из шиповника и пшеничных отрубей).
Продукты, которые следует исключить из рациона при лечении панкреатита:
• супы (капустные, пшенные, крепкие мясные, грибные и рыбные навары);
• блюда из жирных сортов мяса, жареные;
• блюда из жирных сортов рыбы, жареные;
• говяжий и бараний жир;
• овощи и зелень (редис, капуста, репа, редька, брюква, щавель, шпинат);
• копчености, колбасы и консервы;
• острые блюда;
• хлеб и хлебобулочные изделия (ржаной хлеб, сдобное тесто);
• мороженое;
• алкогольные напитки;
• кофе.
Лечебная диета при панкреатите
При панкреатите необходимо питаться часто, но понемногу, примерно 5-6 раз в день. Необходимо сократить количество продуктов, содержащих углеводы и жиры, и увеличить количество продуктов, содержащих белки.
Вот примерный рацион на 3 дня, рассчитанный на 1 человека. Величина порций взята приблизительно. Можно их уменьшать или увеличивать, в зависимости от самочувствия.
ПЕРВЫЙ ДЕНЬ
Завтрак: сухари — 2 шт.; пюре картофельное — 100 г; вода минеральная без газа — 200 мл.
Второй завтрак: омлет из 2 яиц; котлета паровая — 150 г; хлеб белый — 1 ломтик; молоко — 200 мл.
Обед: суп куриный — 250 мл; рыба отварная — 100 г; кабачки отварные — 100 г; хлеб белый — 1 ломтик; изюм — 30 г; сок томатный — 200 мл.
Полдник: кисель — 200 мл; желе фруктовое — 150 г; вода минеральная без газа — 200 мл.
Ужин: каша овсяная — 150 г; котлета паровая — 100 г; пюре морковное — 100 г; хлеб белый — 1 ломтик; чай с молоком — 200 мл.
ВТОРОЙ ДЕНЬ
Завтрак: каша овсяная — 100 г; говядина отварная — 100 г; хлеб белый — 1 ломтик; вода минеральная без газа — 200 мл.
Второй завтрак: пудинг творожный — 100 г; хлеб белый — 1 ломтик; пюре яблочное — 100 г; чай без сахара — 200 мл.
Обед: суп овощной — 300 мл; котлета рыбная паровая — 100 г; каша тыквенная с сахаром — 100 г; хлеб белый — 1 ломтик; творог — 100 г; чай с молоком — 200 мл.
Полдник: фрикадельки — 100 г; пюре морковное — 150 г; пюре яблочное — 100 г; йогурт — 100 г.
Ужин: рулет мясной — 150 г; пюре картофельное — 150 г; пудинг творожный — 100 г; хлеб белый — 1 ломтик; кисель фруктовый — 100 мл; чай без сахара — 200 мл.
ТРЕТИЙ ДЕНЬ
Завтрак: омлет из 2 яиц; хлеб белый — 1 ломтик; молоко — 200 мл.
Второй завтрак: рыба отварная — 100 г; каша гречневая — 150 г; хлеб белый — 1 ломтик; пюре яблочное — 100 г; чай с молоком — 200 мл.
Обед: суп молочный — 250 мл; рулет мясной — 100 г; каша овсяная — 150 г; хлеб белый — 1 ломтик; пюре овощное — 100 г; курага (размоченная в воде) — 5 шт.; чай с сахаром — 200 мл.
Полдник: котлета паровая — 100 г; рис отварной — 100 г; хлеб белый — 1 ломтик; кефир — 200 мл.
Ужин: кабачки, тушенные с картофелем — 150 г; тефтели — 100 г; пудинг творожный — 100 г; хлеб белый — 1 ломтик; чай с сахаром — 200 мл.
Примерное меню для панкреатита хронического
Натощак: отвар шиповника.
1-й завтрак: салат из свеклы и яблок, отварное мясо с овсяной кашей, чай.
2-й завтрак: омлет паровой, отвар шиповника - 1 стакан.
Обед: суп молочный, рагу (отварное мясо, отварной картофель), компот из протертых сухофруктов.
Ужин: отварная рыба, пудинг из обезжиренного сыра, чай.
Перед сном: 1 стакан кефира.
На весь день: хлеб белый, черствый - 200г, масло сливочное - 20г, сахар - 30г.
1-й завтрак: 55г отварной крольчатины (курицы) и 280 г рисовой каши с молоком без сахара;
2-й завтрак: 100г кальцинированного творога и 120г печёных яблок без сахара или мёда;
Обед: 250г гречневого супа на первое, 55г отварной рыбы и 240г отварных овощей, на третье - 180г компота из сухофруктов;
Полдник: 110г мясных пропаренных котлет в овощном или молочном соусе;
Ужин: 85г запечённой телятины, 130г творожного пудинга без сахара и 180мл некрепкого чая;
На ночь: Выпить 180 г молока или кефира.
Принимать еду следует через равномерные промежутки времени, не превышающие трёх часов и в неизменно тёплом виде. Не в горячем и не в холодном виде, а именно – в тёплом.
Что нужно делать при боли в поджелудочной железе
Если возникает предположение о том, что причиной боли становится воспаление в поджелудочной железе (панкреатит) или разрушение ее ткани (панкреонекроз) оказание помощи должно начинаться незамедлительно.
Необходимо немедленно обратиться за медицинской помощью, и до консультации врача рекомендуется:
- полное исключение любой пищи, как минимум на 24 часа – отсутствие нагрузки на клетки поджелудочной железы помогает затормозить выработку ферментов и разгрузить орган и щелочные минеральные воды нужно пить в большом объеме;
- назначение спазмолитиков, желательно в виде инъекции, помогает снять спазм сфинктера общего желчного протока и восстановить поступление панкреатического сока в просвет кишечника – вероятность процесса аутолиза (самопереработки) ткани поджелудочной железы уменьшается в несколько раз (!).
- нужно положить на область живота (околопупочную область) холодную грелку или пузырь со льдом – это замедляет развитие отека в воспаленной поджелудочной железе;
- прием щелочной минеральной воды улучшает условия оттока желчи и секрета поджелудочной железы – за сутки больной должен выпить не менее 2 литров жидкости без газа;
- для компенсации недостаточного количества ферментов и нормализации процесса пищеварения больному рекомендуют ферментные препараты (например, мезим);
Любые другие лекарственные препараты и методы лечения поджелудочной железы могут назначаться только квалифицированным врачом, при остром панкреатите лечение обязательно должно проводиться в стационаре. При обострении хронического панкреатита необходимость госпитализации зависит от тяжести состояния пациента и выраженности болевого приступа.
 55868
55868|
Теги: панкреатит , поджелудочная железа , болезни |
Статьи по этой теме:
Последние новости о еде:
- 17:38 Светлый праздник: пасхальная коллекция в «Кофемании»
- 21:32 Создана новая технология для увеличения продуктивности КРС
- 11:09 Российские биотехнологи открыли уникальную синергию штаммов для разработки заквасочных культур
- 11:05 Бренд детского питания «ФрутоНяня» вошел в первую десятку рейтинга 500 успешных брендов от NTech
- 11:16 Доставка в Atlantica Bistro
- 11:11 Группа компаний «Абрау-Дюрсо» принимает участие в профессиональной выставке China Food and Drinks Fair
- 11:44 Постное меню в Village Kitchen
- 11:20 Hachiko x Saborino x JAPONICA
- 22:10 Джазовый вечер в Sölna Bistro
- 21:49 Комбо-обеды в True Cost Ленинский
- 21:24 Торты на заказ в Atlantica Seafood
- 21:19 От сашими до кусияки: новое японское меню в ресторане «Кофемания» KINKI
- 22:17 «Кофемания» x колледжи Москвы
- 22:02 «ЛВЗ «Саранский» планирует заместить зарубежные виски новым продуктом
- 21:33 НИЦ ППиФ ГК «СОЮЗСНАБ» запускает производство гидролизатов сывороточных белков «Иван-поле» с улучшенными характеристиками
ИНТЕРЕСНОЕ

Вино и здоровье: влияние употребления вина на организм
Вино - это не только напиток, который привыкли употреблять на праздниках и вечеринках. Оно имеет множество полезных свой...Подробнее...
Самое читаемое по этой теме:
Рецепты
Тело
Самое читаемое:
Если регулярно пить эти напитки, Вы гарантированно похудеете!
Как сжечь лишний жир без спортзала и диет!
Этот напиток быстро сжигает избыток жира на вашей талии и бедрах!
Принимайте эту смесь 2 раза в день и быстро худейте без физической нагрузки!
Худеем без особых усилий, употребляя каждый день чудо-салат!
Забудьте о силиконе! Шесть растений, которые способствуют росту груди